 |
||||||
 |
||||||
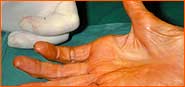
| "Fortgeschrittene Atrophie des Daumenballens" | ||||||
 |
||||||
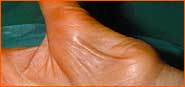
| "Massive, sanduhrförmige Einengung des Nervus medianus" | ||||||
| Definition des Karpaltunnel-Syndroms (KTS): Der "Karpaltunnel" beginnt anatomisch am Übergang vom Handgelenk zur Handwurzel. Im Bereich der Handwurzel bilden die acht Handwurzelknochen in Form eines flachen U - Bogens den Boden und die Seiten des Kanals, das kräftige, querverlaufende Handwurzelband (Retinaculum flexorum) bedeckt den Kanal nach beugeseitig (Zeichnung 1). Zeichnung 1: Querschnitt durch den Karpalkanal 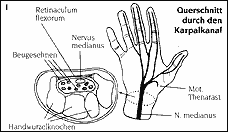 Im Karpalkanal verlaufen neun Beugesehnen für Langfinger und Daumen und der Mittelnerv (Nervus medianus). Der Mittelnerv ist etwa bleistiftstark und besteht aus tausenden von Nervenfasern, die das Gefühl vermitteln für die Beugeseiten und einen Teil der Streckseiten von Daumen, Zeige-, Mittel- und der Hälfte des Ringfingers (Zeichnung 2). Dazu führt der Mittelnerv einen motorischen Anteil (Thenarast), der einen wichtigen Teil der Daumenmuskulatur versorgt. Der Mittelnerv liegt zwischen dem queren Handwurzelband und den Beugesehnen, beim Strecken und Beugen des Handgelenkes und/oder der Finger kann er hier eingeengt werden. Zeichnung 2: Die sensible Versorgung der Hand 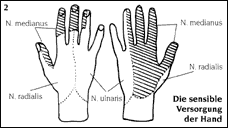 Das KTS wird verursacht durch steigenden Druck im Karpalkanal, woraus dann eine Kompression des Mittelnerven resultiert. Wenn die weiche Struktur des Nervens gegen das querverlaufende Handwurzelband gedrückt wird, kommt es zur Verschlechterung der Durchblutung im komprimierten Teil des Nervens und zu den typischen Symptomen (s.u.). Ursachen des KTS Verschiedene Ursachen können zur Entwicklung eines KTS führen:
Vermeiden dieser Tätigkeiten, Arbeitspausen oder Benutzung ergonomischer Werkzeuge können die KTS-Beschwerden unter Umständen bessern. Zu entscheiden, ob ein KTS auf beruflich oder privat belastende Tätigkeiten zurückgeführt werden kann, ist sehr schwer. Zeichen und Symptome des KTS Die häufigsten Symptome sind Taubheit, Brennen und Prickeln von einem oder mehreren Fingern, in der Regel unter Ausnahme des Kleinfingers. Diese Symptome können jederzeit auftreten, sehr häufig und typischerweise jedoch nachts und am frühen Morgen und führen damit zum Aufwachen des Patienten. Besserung erreicht der Patient dann durch Schütteln, Massage und Hochhalten der betroffenen Hand sowie Anwendung von kaltem Wasser. Die Schmerzen können sich ausdehnen über den Unterarm und den Ellbogen bis in Schulter und Hals. Diagnostisch abgrenzen muß man in diesen Fällen z.B. von der Halswirbelsäule ausgehende Beschwerden. Bei Vorliegen eines KTS können die täglichen Aktivitäten mit Handgelenksbeugung und Greifbewegungen wie z.B. Telefonieren und Autofahren Taubheit und Prickeln hervorrufen. Die Gefühlsminderung kann sich äußern in Unbeholfenheit und Schwäche der betroffenen Hand. Patienten lassen Gegenstände fallen oder sind nicht mehr in der Lage, bestimmte feinmotorische Tätigkeiten oder einen festen Spitzgriff auszuführen. Zeichnung 3: Verlauf des Mittelnervens, Muskulatur des Daumenballens 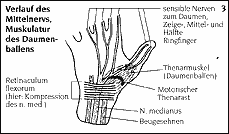 Der Daumenballen besteht aus der Thenarmuskulatur, diese werden, wie oben beschrieben, zum Teil vom Mittelnerven kontrolliert. Bei fortgeschrittenem KTS entwickelt sich in der Regel eine Thenaratrophie, d. h. die Thenarmuskulatur ist verschmächtigt. Als Folge sind die Beweglichkeit und die Kraft des Daumens eingeschränkt. Diagnostik des KTS In der Regel sichern die typische Vorgeschichte(Anamnese) und die klinisch-handchirurgische Untersuchung mit Feststellung der beschriebenen Symptome die Diagnose. Zur kompletten Diagnostik gehören unbedingt eine neurologische Untersuchung und die Röntgen-Untersuchung des Handgelenkes, um knöcherne Ursachen auszuschließen. Behandlung des KTS
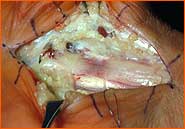
Es gibt verschiedene Möglichkeiten, die Operation schmerzfrei durchzuführen, Ihr Narkosearzt wird Ihnen diese Möglichkeiten eingehend erläutern. Operations-Techniken: Die Operation eines KTS erfolgt in der Regel ambulant, d. h. die Patienten können nach der Operation wieder nach Hause entlassen werden. 1. Allgemeine OP - Vorbereitungen:
Zeichnung 4: Hautschnitt bei "Offener Methode" 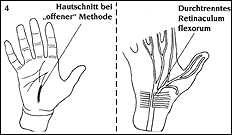 Zeichnung 5: Hautschnitt bei "Endoskopischer Methode" 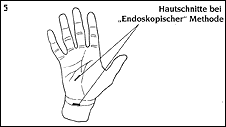 3. "Endoskopische" Methode: Diese Methode wurde vor allem in den U.S.A. entwickelt und kommt seit einigen Jahren auch in Europa vermehrt zum Einsatz: über zwei kleine Zugänge (Zeichnung 5) wird über eine eingeführte Optik das querverlaufende Handwurzelband dargestellt und von der anderen Seite des gebildeten Kanals mit einem kleinem Messer gespalten. Vorteile:
Nachbehandlung:
In der Regel bilden sich die KTS-Beschwerden schon in der ersten Nacht nach der OP zurück. Narbenbeschwerden verschwinden weitgehend innert der ersten 6-8 Wochen. Nach 3-6 Monaten klagen die Patienten nicht mehr über Narbenschmerzen. Ihren endgültigen Zustand hat die Narbe allerdings erst etwa 12 Monate nach der OP erreicht. © Dr. Klaus Lowka |
||||
| Home | Die Ärzte | Weiterbildung/Publikationen | Die Hand | Diagnostik & Operation in der Handchirurgie Handchirurgische Krankheitsbilder | Handchirurgischer Schwerpunkt | Weiterbehandlung & Nachbehandlung Zentrum für ambulante Diagnostik und Chirurgie Kontakt | Impressum | Datenschutzerklärung |
||||