 |
||||||
| Definition des schnellenden Fingers: (Schnappfinger, Tendovaginitis stenosans, Digitus saltans, Trigger finger, Snapping finger, Doigt à ressort, Dito a scatto) Es handelt sich um ein häufiges Krankheitsbild im Bereich der Hand, verbunden mit einem schmerzhaften Schnapp-Phänomen eines oder mehrerer Finger. Betroffen sind überwiegend Frauen im Alter über 50 Jahre. Meist ist der Daumen betroffen, es folgen der Mittelfinger und dann die übrigen Langfinger. Die wörtliche Übersetzung von "Tendovaginitis stenosans" ist "einengende Sehnenscheidenentzündung", die Erstbeschreibung dieses Krankheitsbildes erfolgte durch Notta (1850). Sehnenscheiden umkleiden Beuge- und Strecksehnen an Händen und Handgelenken, Füßen und Fußgelenken. Sehnen sind kräftige, faserige Bänder, die am Arm die Muskulatur des Unterarmes mit den Knochen von Handwurzel, Mittelhand und Fingern verbinden. Dieses "Muskel-Sehnen-System" ermöglicht ein Strecken und Beugen des Handgelenkes und der Finger. Die Sehnen gleiten durch eine Schutzhülle, die sog. Sehnenscheide, diese besteht aus einer kräftigen äußeren und einer sehr zarten inneren Schicht (Synovialis). Die Synovialis hat die Aufgabe, beim Gleiten der Beuge- und Strecksehnen Reibung zu verhindern. Um die Beugesehnen im körperfernen Hohlhand- und Fingerbereich beim aktiven Beugen an den Knochen zu fixieren und ein Abheben (Beispiel: Bogensaite, Umlenkrolle für Zugseil) zu vermeiden, gibt es an mehreren Stellen sog. Ring- und Kreuzbänder (Zeichnung 1). 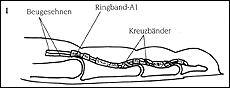 Der schnellende Finger wird häufig verursacht durch eine entzündliche Einengung der Sehnenscheide, in der Regel im Bereich des Ringbandes A1 knapp körpernahe der Finger-Grundgelenke. Auch eine Verdickung der Sehnen kann jedoch ein Schnapp-Phänomen mit sich bringen. Bei Entzündungen kann die Synovialis der Sehnenscheiden erheblich anschwellen, sodass die Sehne nicht mehr oder sehr erschwert in der Lage ist zu gleiten. Man kann dann ein Reiben und in fortgeschrittenen Stadien ein Schnappen tasten. Bei kräftiger Beugung von Daumen oder Langfingern wird der verdickte Teil der Beugesehne durch den engen Teil der Sehnenscheide (Ringband) körperwärts gezogen, das Passieren der Enge ist oft von einem schmerzhaften Schnappen begleitet. Der verdickte Sehnenanteil bleibt nun vor der Engstelle (Ringband A1) liegen (Zeichnung 2),  der Finger ist blockiert in Beugestellung und kann nur gegen einen stärkeren Schmerz und verbunden mit einem erneuten Schnappen wieder zurückgleiten. Häufig muß der Patient die gesunde Hand zu Hilfe nehmen, um den betroffenen Finger passiv zu strecken. Ursachen des schnellenden Fingers Bei allen Menschen besteht anatomisch eine Enge im Bereich der Ringbänder A1, also eine Veranlagung dieses Krankheitsbild zu entwickeln, wenn schädigende Momente hinzutreten. Hierbei kann es sich um wiederholte Überlastung bei Arbeit und Hobby handeln. Tätigkeiten, die wiederholtes festes Greifen fordern oder längerer Gebrauch von Werkzeugen, die sich beim Arbeiten fest gegen die Ringbänder A1 und andere Teile der Sehnenscheide pressen, können die Sehne reizen und zu einer Verdickung von Sehnen und/oder Sehnenscheiden führen. Die Symptome des schnellenden Fingers können auch im Rahmen der chronischen Polyarthritis (rheumatoide Arthritis), Gicht oder anderen Stoffwechselerkrankungen wie Diabetes mellitus auftreten. Beim Kind liegt die Ursache der Erkrankung (Pollex flexus congenitus = angeborener gebeugter Daumen) primär in einer Veränderung der Sehne, sie ist verdickt und führt ihrerseits zu Reaktionen der Sehnenscheide. Zeichen und Symptome des schnellenden Fingers Bevor das für die Diagnose typische Schnappen auftritt, kommt es in der Regel zu bewegungsabhängigen Schmerzen in der Höhe des Engpasses, also im Bereich des Ringbandes A1 in der körperfernen Hohlhand. Der Druck des untersuchenden Fingers führt zur Schmerzverstärkung. In frühen Stadien kann man ein erschwertes Gleiten und Reiben der Beugesehne tasten, oft auch ein Knötchen im Sehnenbereich vor dem Ringband. In fortgeschrittenen Fällen kann der betroffene Finger in Beuge-, seltener in Streckstellung blockiert bleiben. Häufig lokalisieren Patienten mit schnellendem Daumen das Schnappen in den Bereich des Daumenendgelenkes, dieses Gelenk ist ja auch tatsächlich in Beuge- oder Streckstellung fixiert, die Ursache liegt jedoch im Bereich des Ringbandes A1 in Höhe des Grundgelenkes. Diagnostik des schnellenden Fingers In der Regel sichern die typische Vorgeschichte (Anamnese) und die klinische Untersuchung mit Feststellung der beschriebenen Symptome die Diagnose. Um knöcherne Veränderungen oder z.B. auch Weichteilverkalkungen auszuschließen, sollte vor einer operativen Behandlung eine Röntgenuntersuchung erfolgen. Beim Kind fällt den Eltern oder dem untersuchenden Arzt eine fixierte Beugung oder Streckung des Daumenendgelenkes auf. Das Kind schreit beim Versuch der passiven Streckung, der Daumen bleibt in Beugestellung. Behandlung des schnellenden Finger
Es gibt verschiedene Möglichkeiten, die Operation schmerzfrei durchzuführen, Ihr Narkosearzt wird Ihnen diese Möglichkeiten eingehend erläutern. Operations-Techniken: Die Operation des schnellenden Fingers erfolgt in der Regel ambulant, d. h. die Patienten können nach der Operation wieder nach Hause entlassen werden. 1. Allgemeine OP - Vorbereitungen:
In der Regel ist der Wundschmerz gering, die mitgegebenen Schmerzmittel werden von vielen Patienten nicht benötigt. Die Schnapp-Symptomatik und die damit verbundenen Schmerzen sind nach der Operation verschwunden, sehr selten bemerkt man noch ein Reiben der Sehnen, welches sich nach einigen Wochen vollständig verliert. Narbenbeschwerden verschwinden weitgehend innert der ersten 6-8 Wochen. Nach 3-6 Monaten klagen die Patienten nicht mehr über Narbenschmerzen. Ihren endgültigen Zustand hat die Narbe allerdings erst etwa 12 Monate nach der OP erreicht. © Dr. Klaus Lowka |
||||
| Home | Die Ärzte | Weiterbildung/Publikationen | Die Hand | Diagnostik & Operation in der Handchirurgie Handchirurgische Krankheitsbilder | Handchirurgischer Schwerpunkt | Weiterbehandlung & Nachbehandlung Zentrum für ambulante Diagnostik und Chirurgie Kontakt | Impressum | Datenschutzerklärung |
||||